Sommaire

Gouttelettes et aérosols
L’épidémie liée au coronavirus SARS-CoV2 est l’occasion de faire le point sur la dispersion des agents pathogènes dans les bâtiments, et le rôle des réseaux de ventilation.
A l’évidence, les espaces confinés et mal ventilés sont favorables à la transmission des infections respiratoires. La durée de l’exposition à ce type d’environnement semble jouer un rôle (dans ce type d’espaces, les transmissions se font de deux façons : par gouttelettes, expulsées lorsque l’on parle, éternue ou tousse, et par aérosols).
La différence entre gouttelettes et aérosols tient en leur taille et, par conséquence, leur capacité à rester plus ou moins longtemps en suspension dans l’air et à éventuellement se disperser dans un réseau de ventilation. Certaines maladies, notamment liées au coronavirus SARS-CoV2, se transmettent également par le contact de surfaces infectées. Il s’agit là d’un mode de transmission qui n’est pas lié aux aspects techniques du bâtiment et que nous n’aborderons pas.
Les gouttelettes (> 10 micron) sont relativement lourdes et tombent à 1 ou 2 mètres de la personne qui les émets en toussant ou éternuant. La transmission se fait dès lors largement par le contact des mains avec des surfaces ou objets préalablement contaminées, puis le transfert des mains vers les yeux ou le système respiratoire. Une transmission directe par inhalation est néanmoins possible entre deux personnes proches (1 à 2 mètres).
Les aérosols sont formés par l’évaporation et dessiccation de gouttelettes. Il a été montré que les particules SARS-CoV-2 peuvent rester actives près de 3 heures dans l’air après leur production [1]REHVA, REHVA COVID-19 guidance document, April 3, 2020, disponible sur : https://www.rehva.eu/fileadmin/user_upload/REHVA_COVID-19_guidance_document_ver2_20200403_1.pdf.Des particules si petites peuvent facilement être portées sur de longueurs distances par des mouvements d’air tels que présents dans les bâtiments. La contamination se produit alors par inhalation sans contact rapproché.
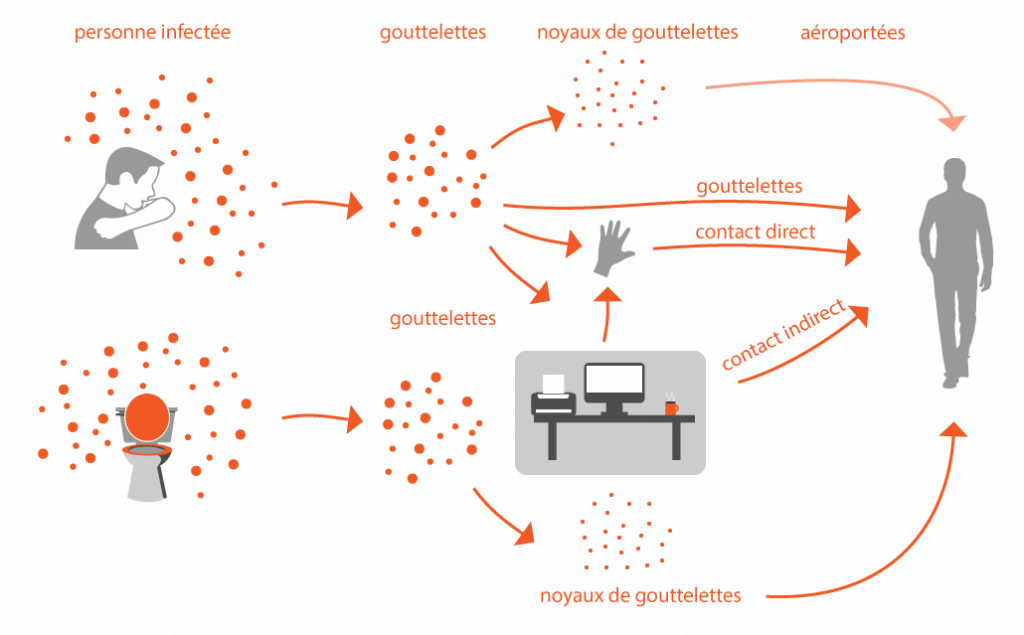
Modes de transmissions des coronavirus (inspiré de publications de l’OMS).
Recommandations
Rapidement après le début de l’épidémie de COVID19, la Fédération des Associations Européennes de Chauffage, Ventilation et Air-conditionnée (REHVA) a publié des recommandations destinées à prévenir la transmission de la maladie. Ces recommandations n’étant pas, à ce moment, appuyées par des preuves scientifiques suffisantes, il s’agissait de recommandations de prudence pour les bâtiments tertiaires, à l’exclusions des bâtiments de soins.
Il est à noter qu’au moment de la publication des recommandations du REHVA, il était supposé que la transmission du SARS-CoV2 ce faisant par gouttelettes et contact uniquement. La transmission par aérosols n’avait pas encore été mise en évidence.
Les études scientifiques avançant, le European Center for Disease prevention and Control (ECDC) a publié en juin 2020 des recommandations concernant les systèmes de ventilation dans le cadre de la prévention du COVID19. Celles-ci sont globalement cohérentes, bien que moins détaillées, que celles du REHVA.
Globalement, ces recommandations portent principalement sur le maintien de taux de renouvellement d’air élevés.
Dans ce qui suit, sauf mention contraire, les recommandations pointées sont celles du REHVA.
Garantir des débits de ventilation élevés
L’objectif est d’assurer le plus haut taux de ventilation possible par personne, grâce à :
- L’élargissement des plages de ventilation : commencer la ventilation hygiénique 2 heures avant l’occupation du bâtiment, et l’interrompre deux heures après.
- La continuation d’une ventilation non-nulle en-dehors des périodes d’occupation.
- L’adaptation des consignes de modulations, par exemple en réduisant les valeurs cibles des régulations sur base de CO2 à 400 ppm, de sorte que le débit nominal de l’installation soit assuré en permanence.
En mi-saison, ces recommandations ont un impact énergétique limité. En plein été ou hiver par contre, elles risquent d’augmenter significativement les charges thermiques. Il faut donc rester vigilant et veiller à revenir à un fonctionnement « normal » dès que la situation sanitaire le permet.
D’autres recommandations liées sont :
- D’utiliser autant que possible de l’air extérieur, notamment par l’ouverture des fenêtres, même dans les bâtiment équipés de systèmes de ventilation mécaniques. Cela revient à valoriser les solutions de ventilation intensive mécanique ou naturelle, comme on le fait pour éviter les surchauffes estivales.
- De garantir la dépression dans les locaux sanitaires pour limiter les risques de transmission fécale-orale. Cela implique de ne pas y ouvrir les fenêtres lorsqu’une évacuation mécanique par cheminée est prévue, pour ne pas risques des inversions de flux d’air.
La Taksforce Ventilation du Commissariat Corona recommande de ne pas dépasser 900 ppm et en aucun cas dépasser 1200 ppm [2]https://emploi.belgique.be/sites/default/files/content/documents/Coronavirus/Plan_ventilation.pdf.
Pas de recirculation d’air
A ce jour (juillet 2020), il n’y a pas de preuve de cas de contamination COVID19 liées à des réseaux de ventilation [3]ECDC, Heating, ventilation and air-conditioning systems in the context of COVID-19, juin 2020, disponible sur : … Continue reading. Néanmoins, les aérosols sont plus fins que les filtres classiquement utilisés et peuvent donc être distribués dans un bâtiment par un système de ventilation avec recyclage d’air. Ces systèmes doivent donc être absolument évités en période d’épidémie.
La présence de filtres en amont des clapets de mélange ne change pas cette recommandation, dans la mesure où ils ne sont pas assez fins que pour éviter le passage de particules de type aérosols.
Des systèmes de refroidissement à détente directe, tels que les climatiseurs, entrainent également des mouvements d’air important dans un local, ce qui peut favoriser la dispersion des aérosols. L’usage de ceux-ci doit également être évité. Par contre, si ces climatiseurs ne peuvent être arrêtés complètement, il est recommandé de laisser tourner leurs ventilateurs en continu, de façon à éviter une sédimentation de particules au niveau des filtres et un apport important de particules dans l’air au moment du réenclenchement.
Dans le même esprit, on évitera les pulsions d’air directement sur les personnes pour éviter que ce jet ne devienne vecteur de transmission si la personne qui se trouve dans le flux est infectée.
Utilisation sûre de la récupération de chaleur
Des inétanchéités au sein du dispositif de récupération de chaleur peuvent engendrer des contaminations, comme le ferait un recyclage.
C’est particulièrement sensible pour les échangeurs à régénération. En théorie, et lorsque l’installation est bien réalisée et entretenue, les inétanchéité de ces échangeurs sont de l’ordre de 1 à 2% du débit passant, similaire à celles des échangeurs à plaques. Des inétanchéités de l’ordre de 20% sont par contre possibles en cas de défaut, typiquement à cause de déséquilibres entre les débits entrant et sortant.
Pour résoudre cela à court terme, une augmentation des débits globaux est recommandée, les déséquilibres étant relativement plus important à petits débits. Un by-pass de l’échangeur de chaleur et également possible, sans conséquence énergétique importante en mi-saison.
Eventuellement prévoir une filtration spécifique
Les particules liées à la transmission du SARS-CoV2 sont dans la gamme 70-120 nm. Pour cette gamme de particule, les filtres de type HEPA ont montré leur efficacité. Il s’agit des filtres dit « absolus », ou classes H10 à H14 selon la norme EN779, à savoir les filtres généralement utilisés dans les laboratoires, salles d’opérations, industries pharmaceutiques, … bien plus fins que ceux présents habituellement dans les bâtiments tertiaires.
Néanmoins, des systèmes de filtrations autonomes spécifiques peuvent être temporairement ajouté dans les locaux, pour peu qu’ils soient équipés de filtres HEPA. Leur efficacité a été démontrée, avec des réductions de concentration d’aérosols allant jusqu’à 90% [4]J. Curtius, M. Granzin & J. Schrod (2021) Testing mobile air purifiers in a school classroom: Reducing the airborne transmission risk for SARS-CoV-2, Aerosol Science and … Continue reading. Attention cependant à correctement les dimensionner. Leur efficacité dépendra de leur capacité à gérer le volume d’une classe. Un outil d’aide au dimensionnement est disponible.
Les systèmes portables de filtration électrostatique ou de désinfection par ultra-violet peuvent également être efficaces, lorsqu’il n’est pas possible d’assurer un apport d’air neuf important [5]Hogeling, Jaap, et al. How Can Airborne Transmission of Covid-19 Indoors Be Minimised ? Disponible sur https://scholar.colorado.edu/concern/articles/8w32r666s. Mais dû au faible débit que ces systèmes peuvent traiter, ils ne purifieront que des petites zones et doivent donc être placés à proximité immédiate des occupants. Attention cependant aux émissions d’ozone que ces types de purificateurs d’air engendrent. Un rapport présentant les différentes technologies de purificateurs d’air est indiqué en bibliographie [6]Kirkman, Sophie, et al. Effectiveness of Air Cleaners for Removal of Virus-Containing Respiratory Droplets: Recommendations for Air Cleaner Selection for Campus Spaces, May 2020, disponible sur … Continue reading.
L’arrêté ministériel du 12 mai 2021 relatif aux conditions de mises sur la marché de produits purificateurs d’air donne des indications précieuses sur quelles technologies éviter et privilégier. Bien que limité dans sa durée d’application et lié au contexte spécifique de la pandémie SARS-CoV-2, nous estimons que ces règles peuvent servir de cadre plus général dans le choix des systèmes de purification. Cet arrêté rappelle la priorité à donner à l’aération des espaces sur la purification d’air, et précise dans son article 5 qu’est interdite la mise sur la marché des produits mobiles et non mobiles de purification d’air destinés à être installés dans les locaux fréquentés par le public et qui se composent d’une ou plusieurs des techniques suivantes couplées ou non à une ventilation :
- de l’ozone, les systèmes à plasma froid ;
- les systèmes qui utilisent des UV-C et qui ne suivent pas les conditions fixées à l’article 3, 7° et à l’article 4, 8° ;
- la combinaison d’UV et de solides photo-catalytiques (principalement le TiO2) ;
- l’ionisation de l’air sans capture des précipités ;
- brumisation au peroxyde d’hydrogène.
Le même arrêté encadre les performances attendues des systèmes de purification autorisés (voir le texte de l’arrêté pour les détail des exigences) :
- Filtres : filtres répondent aux normes HEPA de la classe H13 (efficacité de rétention de 99,95%), HEPA de la classe H14 et EPA de la classe E12 (efficacité de rétention de 99,95%, de 99,995% et 99,5% respectivement, selon les normes NBN EN 1822:2019 et EN ISO 29463). Les filtres doivent être intégrés dans un boitier au système de ventilation pour prévenir toute fuite possible de sorte que l’efficacité totale du système est égale à l’efficacité du filtre seul.
- Précipitateur électrostatiques : l’efficacité des précipitateurs électrostatiques est au minimum celle des filtres EPA de la classe H13. Le système de collecteur de précipités doit être remplaçable et la production d’ozone affichée sur l’appareil, les lampes doivent être placées dans un boîtier d’où aucune lumière ne peut s’échapper, ou le système de purification d’air non mobile doit être conforme aux normes de sécurité EN ISO 15858.
- lampes UVC : la longueur d’onde des lampes UVC doit être garantie, par le fabricant ou le responsable de la mise sur le marché selon leur utilisation : entre 185 et 240 nm pour générer de l’ozone et entre 220 et 280 nm pour inactiver le SARS-CoV-2, avec une efficacité au moins équivalente à celle des filtres EPA de la classe E12. Les lampes doivent être placées dans un boîtier d’où aucune lumière ne peut s’échapper et conformes aux normes de sécurité reconnues EN IEC 60335-2-65 dans le cas d’un système fermé, ou aux normes de sécurité reconnues EN IEC 62471 et IEC PAS 63313 dans le cas d’un système ouvert.
Efficacité des différents systèmes de filtration
Pour la plupart des techniques, leur efficacité n’est prouvée qu’en laboratoire. Or, les conditions réelles influent largement sur la circulation de l’air et des particules par les mouvements des personnes. L’efficacité de tous les purificateurs dépend aussi de leur CADR.
Le CADR pour « Clean Air Delivery Rate » correspond au débit d’air purifié par un appareil en m3/heure. Certains systèmes sont dotés de plusieurs positions de CADR. Dans ce cas, elles doivent être mentionnées par le fabricant, soit sur l’appareil lui-même, soit dans son manuel technique.
En conclusion, les chercheurs et les autorités se rejoignent pour dire que l’usage des purificateurs d’air est fortement conseillé, particulièrement dans les lieux où une aération régulière n’est pas possible. Il est sûr que ces appareils ne garantissent pas un air totalement sain. Dans les recommandations principales en matière de protection contre le SARS-CoV-2 dans les lieux clos, les autorités insistent sur l’aération des pièces. Aucun dispositif de purification d’air présent sur le marché ne peut se substituer au renouvellement de l’air par aération. Au niveau français, le Haut Conseil Supérieur de la Santé (HCSP) insiste aussi sur la nécessité du respect des gestes barrières, ils réduisent fortement le risque de transmission du SARS-CoV-2[7]Haut Conseil de la santé publique – Avis relatif au recours à des unités mobiles de purification de l’air dans le cadre de la maitrise de la diffusion du SARS-CoV-2 dans les espaces … Continue reading.
Pour les personnes souhaitant équiper leur établissement d’un purificateur d’air, une liste des appareils contrôlés est disponible sur le site du Service Public Fédéral de la Santé : https://www.health.belgium.be/fr/list-des-produits-de-ventilation-purification-contre-la-covid-19-controles-et-autorises
Afin de compléter notre propos concernant la filtration, voici également un article portant sur la classification des filtres à air.
Prendre ses précautions lors des entretiens
Les entretient normaux d’équipement techniques tels que les filtres ou ventilateurs doivent être maintenus en période d’épidémie, pour assurer leur bon fonctionnement, en particulier garantir que les débits d’air souhaités sont effectivement obtenus.
Cependant, il faut veiller à la santé des personnes qui effectuent ces entretiens. On partira donc du principe de sécurité que les équipements faisant l’objet de l’entretien son contaminés, en particulier les filtres liés au réseau d’extraction d’air, dans des bâtiments où des cas de contamination ont été identifiés.
Le personnel interviendra dans une installation à l’arrêt, pour ne pas se trouver dans un flux d’air potentiellement contaminé, sera équipé de gants et d’une protection faciale, et les filtres usagés seront placés dans des sacs scellés.
Les fausses bonnes idées
Contrairement à d’autres transmissions par virus, jouer sur les conditions d’ambiance hydrique et thermique n’a pas d’impact sur les coronavirus. Ceux-ci résistent sans difficultés jusqu’à des humidités au-delà de 80% et des températures au-delà de 30°C, soit au-delà des zones de confort. L’humidification et le traitement d’air ne sont donc pas des moyens de prévention efficaces, et il n’y a pas lieu de modifier les consignes habituelles. Néanmoins, l’ASHRAE recommande de maintenir une humidité relative supérieure à 40%, notamment pour limiter le stress au niveau des systèmes respiratoires des occupants [8]ASHRAE, COVID-19 (CORONAVIRUS) PREPAREDNESS RESOURCES, juin 2020,
disponible sur https://www.ashrae.org/technical-resources/resources.
De la même façon, le nettoyage des conduits de ventilation ne limite pas les risques de contamination. Les particules sont soit trop lourdes pour être aspirées dans les conduits, soit trop légères (aérosols) que pour se déposer à leur surface. Il n’est donc pas recommandé d’augmenter la fréquence d’entretien normale.
Enfin, les remplacement de filtres au niveau des prises d’air extérieur ne doivent pas être fait plus fréquemment qu’à l’accoutumée. Ces filtres ne sont pas considérés comme des sources de contamination, et l’air extérieur est supposé sain.
Sources






Article réalisé par Geoffrey Van Moeseke
Il faut ajouter à la fin du paragraphe sur “garantir les débits…” que :
“La Taksforce Ventilation du Commissariat Corona recommande de ne pas dépasser 900 ppm et en aucun cas dépasser 1200 ppm” avec en référence le fichier qu’on peut télécharger à https://emploi.belgique.be/sites/default/files/content/documents/Coronavirus/Plan_ventilation.pdf
dans le paragraphe sur la filtration, enlever la paraenthèse ‘ (6 mois après publication)” car ca vient d’être prolongé.
[…] Afin de compléter le sujet, n’hésitez consulter notre article : prévenir la dispersion d’agents pathogènes. […]
[…] vous souhaitez aller plus loin dans la gestion de la ventilation afin de prévenir la dispersion d’agents pathogènes, n’hésitez à consulter l’article réalisé en juillet 2020 […]
[…] ces mesures sont prises en concertation avec le personnel compétent en matière de sécurité […]